
Wie ist unsere Lebenserwartung?
Viele Mythen ranken sich um die Lebenserwartung von Ärzten. So erzählte mir ein 58-jähriger Chirurg stolz, daß die mittlere Lebenserwartung von Chirurgen nur 56 Jahre betrage, er also schon 2 Jahre drüber sei.
In der Tat war die Lebenserwartung von Ärzten im letzten Jahrtausend eher schlechter als in der Allgemeinbevölkerung, auch wenn die Studienlage recht dünn ist. Im Jahr 1886 beschrieb Ogle die Mortalität von Angehörigen der Gesundheitsberufe als „extrem hoch“ (Ogle W in Medico-Chirurgical Transactions 1886). Ursachen hierfür war ein erhöhter Anteil von Lebererkrankungen aufgrund eines exzessiven Alkoholkonsums (aus meiner Sicht waren sicher auch infektiöse Hepatitiden ein großes Problem).
Seit ca. 1950 scheint die Lebenserwartung von Ärzten eher günstiger zu sein als in der Allgemeinbevölkerung. Vergleicht man die Todesursachen, ist jedoch das Risiko für Suizid und für einen gewaltsamen Tod signifikant erhöht
Aktuell ist die Lebenserwartung von Ärzten definitiv besser als in der Allgemeinbevölkerung (s. Abb.) und auch besser als in den meisten Akademikerberufen. Dieser Unterschied scheint sich in den letzten Jahrzehnten zu vergrößern.
Aus meiner Sicht ist dies beruhigend, weil es gewissermaßen ein „proof of concept“ der modernen naturwissenschaftlichen Medizin ist: das Wissen über einen gesunden Lebensstil und das Vermeiden von Risikofaktoren sollte einen Effekt auf die Lebenserartung haben.
Einschränkend sei darauf hingewisen, daß die Daten für Norwegen gelten, einem Land mit einer sehr hohen Arztzufriedenheit und aus deutscher Sicht hervorragenden Arbeitsbedingungen. Aktuelle Daten aus Deutschland liegen leider nicht vor. Auch gibt es leider nur wenige Vergleiche zwischen den verschiedenen Ärztlichen Professionen, so daß viele Fragen offen bleiben: lebt der Psychiater länger als der Chirurg, weil er sich nicht „tot arbeitet“?
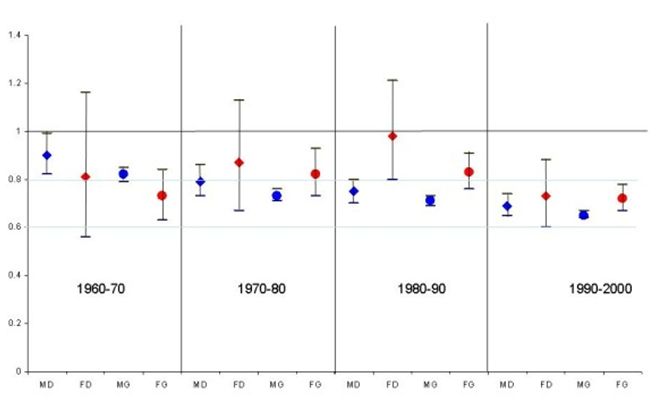
Die mittlere Lebenserwartung von Ärzten ist ca. 1 Jahr besser als bei anderen Hochschulabsolventen, Tendenz steigend. Die Mortalitätsrate beträgt ca. 0,7 im Vergleich zur Allgemeinbevölkerung. Besser waren Pfarrer, Lehrer, Beamte, Physiker.
Arztsuizide
Leider weisen fast alle Studien, die sich mit der Lebenserwartung von Ärzten beschäftigen, auf eine deutlich erhöhte Suizidrate von Ärzten und insbesondere von Ärztinnen hin (u.a. Juel 1999, Hem 2005 und Schernhammer 2004). Schernhammer weist eine Suizidrate von 1,4 für männliche Ärzte und eine von 2,3 für Ärztinnen im Vergleich zur Allgemeinbevölkerung nach. Hem wies eine signifikant höhere Suizidrate im Vergleich zu anderen Akademikern nach. Fast 5 % der Todesfälle von Ärztinnen war in dieser Studie auf Suizid zurückzuführen. Somit scheint der Arztberuf der Beruf mit der höchsten Suizidrate überhaupt zu sein.
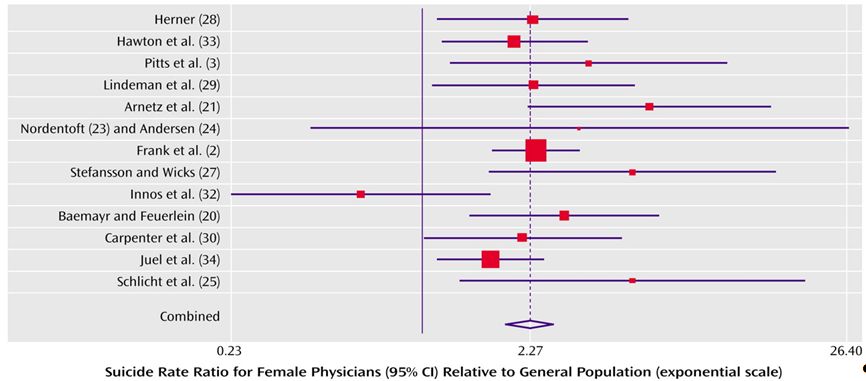
- Überdurchschnittlich häufiger „Erfolg“ eines Suizidversuches
- Hohe Rate von Traumatisierungen ohne eine institutionalisierte professionelle Unterstützung.
Leben Ärzte ungesund?
Den größten Einfluss auf die Lebenserwartung hat das inhalative Zigarettenrauchen. Im Schnitt leben Raucher ca. 10 Jahre kürzer als Nichtraucher. Die Anleitung zum Nichtrauchen ist daher einer der wichtigsten Inhalte der ärztlichen Arbeit überhaupt.
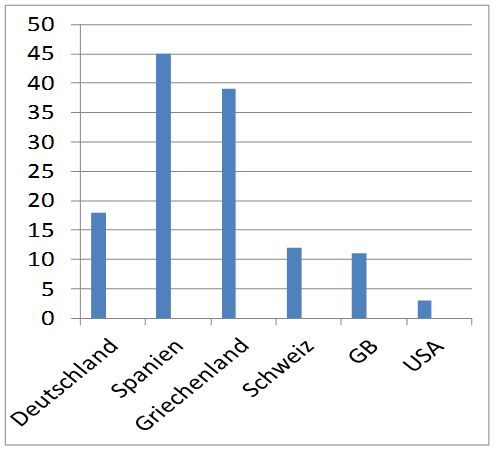
Insofern ist es beruhigend, daß die Zahl rauchender Ärzte seit Jahren rückläufig ist. In Deutschland beträgt sie zur Zeit ca. 15 % (s. Abb.). Unser Vorbild sollte hierbei die USA mit einem Anteil von 3 % Rauchern sein.
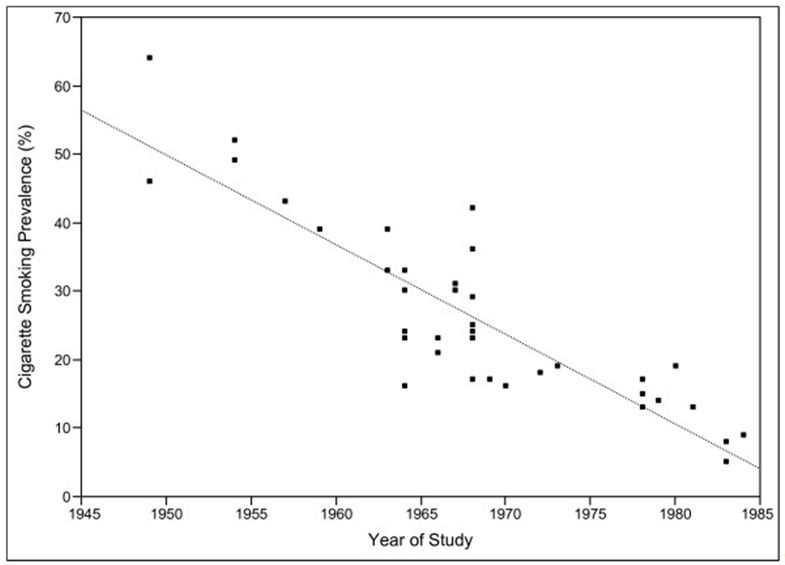
Decreasing Trend of Cigarette Smoking Prevalence among Physicians in the United States between 1949 and 1984.
Sicher haben wir Ärzte einen bessseren Zugang zu Gesundheitsleistungen, auch sollten die finanziellen Ressourcen für eine gute Behandlung und auch für einen gesunden Lebensstil ausreichen. Möglicherweise wirkt auch der Verzicht auf überflüssige Diagnostik und Therapie lebensverlängernd.
Außer Rauchen – wie gesund leben wir?
In Bezug auf andere gesundheitsrelevante Verhaltensmuster sind die Daten leider widersprüchlich: während einige Studien darauf hinweisen, daß wir häufiger eine Krebsvorsorge wahrnehmen, häufiger und schneller diagnostiziert werden und besser behandelt warden (Rosvold 2002), weisen andere Studien darauf hin, daß Erkrankungen bei Ärzten später diagnostiziert warden und daher bei Diagnosestellung schwerer sind (Hem 2005, Feller 2004).
Ich persönlich habe eher die Erfahrung, daß Ärzte häufig erst spät Hilfe suchen und die Therapieadhärenz nicht wesentlich besser als bei nichtärztlichen Patienten ist (mit anderen Worten: wir sind häufig “lausige Patienten”).
Leider gibt es wenig Zweifel, daß Ärzte häufiger suchtkrank sind als Nichtärzte. Dabei ist Alkohol die wichtigste Droge (was angesichts des einfachen Zuganges zu anderen Substanzen durchaus verwunderlich ist, s. Tabelle).
Alkohol 51 %
Medikamente 7 %
BtM 5 %
Alkohol + Medikamente 31 %
Triple 3 %
Medikamente plus BtM 3 %
Tab.: 400 Ärzte einer Suchtklinik
Viele von uns kennen alkoholkranke Ärzte. Anekdoten über Heldentaten und Unfällen von Kollegen unter Alkoholeinfluss bestimmen häufig das Tischgespräch auf medizinischen Kongressen. Die meisten von uns haben Fehlleistungen durch ungesunden Alkoholkonsum gedeckt und damit eine Therapie verzögert.
- Vereinsamung, Rückzug
- nachlassende Korrektheit (Unpünktlichkeit, häufige Fehlzeiten, nachlässige Dokumentation)
- Zunahme familiärer Probleme
- Gerüchte über Suchtprobleme
- Fahne (bzw. intensiver Gebrauch von Pfefferminz), Tremor
- Gehäufter krankheitsbedingter Ausfall nach dem Wochenende
Der Arztberuf ist ohne Zweifel besonders gesundheitsgefährdend!
- Vereinsamung, Rückzug
- Exposition gegenüber viralen und bakteriellen Pathogene
- Traumatisierung: z.B. PTBS
- Freier Zugang zu Suchtmitteln
- Arbeitslast
- Schwierige Arbeitsbedingungen (Kommerzialisierung, Industrialisierung): hohe Verantwortung bei geringen Handlungsspielräumen
In Bezug auf die Exposition gegenüber ansteckenden Krankheiten hoffen wir auf eine „stille Feiung“, die es nach meiner Erfahrung auch wirklich gibt: viele Kollegen könnten sonst in Erkältungszeiten den hundertfachen Umgang mit schniefenden, hustenden und rotzenden Patienten nicht überstehen.
Andererseits sind viele Ärzte an Infektionskrankheiten, die sie bei der Fürsorge von Patienten akquiriert haben, jämmerlich zu Grunde gegangen.
- Nadelstichverletzungen mit nachfolgender Hepatitis B, C und HIV Infektion
- Tuberkulose durch Inhalation von Tuberkelbakterien im direkten Patientenkontakt oder bei einer Sektion
- Tod durch eine Infektion mit Ebola oder SARS.
Posttraumatische Belastungsreaktionen (PTBS) sind bei Ärzten sicher unterdiagnostiziert, erst in jüngerer Zeit wächst die Erkenntnis, daß die systematische Desensibilisierung u.a. durch den praktischen Anatomieunterricht alleine nicht ausreicht, um uns vor Schaden an unserer Seele in der Konfrontation mit Leiden zu schützen
Schließlich sind unsere Arbeitsbedingungen sowohl im Krankenhaus als auch in der Selbstständigkeit weit davon entfernt, gesundheitsfördernd zu sein.
- Amerikanischer Arzt: „I`ve done too much for too many for too long“
- Zynismus oder Zirrhose? Julika Zwack
- Arztsein als Lebens-Aufgabe (Burnout bei Ärzten) Thomas Bergner